לייעוץ עם ד"ר ירון לנג וקביעת תור מלאו פרטים בטופס
מרפאה פרטית
לקביעת תורים:
054-4449050
טלפון: 04-8877121
בנין לב העסקים, רח ירושלים 23, עפולה
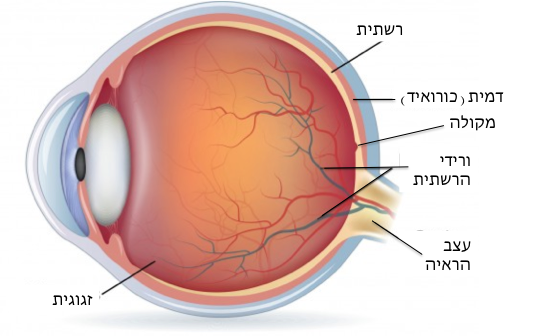
הרשתית (Retina) הינה רקמת עצב סבוכה הבנויה בכמה שכבות. היא למעשה מרפדת את הקיר הפנימי של גלגל העין ומעבירה את תחושת הראיה למוח באמצעות עצב הראייה. רוב חלל העין מלא בג'ל שקוף הנקרא זגוגית, הדבוק לרשתית. דרכו עובר האור בדרכו אל הרשתית. הרשתית פועלת כמו סרט הצילום במצלמה, ואחראית להפוך את התמונה המתקבלת על גביה מאנרגיה של אור לאנרגיה חשמלית, וכך להעביר אותה למוח.
ניתן לחלק את הרשתית לשני חלקים:
1. חלק היקפי: האחראי לראות שדה הראייה ההיקפי ולראיית הלילה.
2. חלק מרכזי: האחראי על חדות הראייה (יכולת הזיהוי של פרטים קטנים ומדויקים). אזור זה קרוי מקולה (Macula lutea), ובעברית הכתם הצהוב או מרכז הרשתית (תמונה מס 1)
"היפרדות רשתית" הינו מצב שבו הרשתית מתנתקת מדופן העין. ישנם 3 סוגי הפרדות רשתית:
1. הפרדות עקב הפרשת נוזלים לחלל שתחת לרשתית (אקסודטיבית):
יכולה להיגרם במחלות דלקתיות פנימיות שבתוך גלגל העין עצמו, או עקב תהליכים גידוליים בעין. הטיפול במקרים כאלה יהיה לפיכך בהתאם לגורם. לעיתים הטיפול הינו תרופתי ולעיתים ניתוחי.
2. הפרדות עקב משיכה:
היא תוצאה של משיכות על פני הרשתית שיכולות להיגרם למשל במחלת הסוכרת. זה קורה במקרים קשים במיוחד של פגיעה סוכרתית ברשתית או במקרים של סוכרת שלא טופלו בלייזר כשהדבר נדרש. הטיפול הינו ניתוחי בד"כ.
3. הפרדות עקב קרע ברשתית (רגמטוגנית, תמונה מס 2):
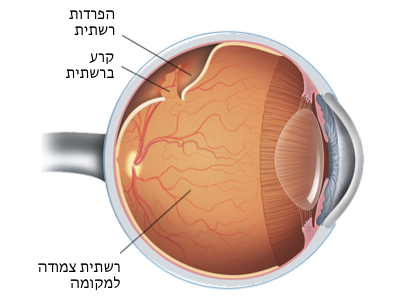
זה סוג ההפרדות השכיח ביותר: כ 1:10,000 מיקרים לשנה באוכלוסיה הכללית. היא נגרמת
עקב הופעת קרעים בהיקפה, קרעים שנגרמים בעת שג'ל הזגוגית ניתק מהרשתית ומתכווץ.
הזגוגית המכווצת גורמת למשיכה על רקמת הרשתית העדינה שעלולה להיקרע בחלק
מהמקרים. כשהרשתית נפרדת ממקומה, גורם הדבר למניעת חמצן ותזונה משכבות הרשתית
החיצוניות. לאורך זמן, יגרום הדבר לנזק קשה לרשתית. בשל כך, במצב כזה יש לטפל מהר
על מנת למנוע פגיעה בלתי הפיכה בראייה.
במאמר זה ידובר על הפרדות רשתית עקב קרע (רגמטוגנית).
גורמי סיכון עיקריים להיפרדות רשתית רגמטוגנית:
1. קוצר ראייה גבוה (מיופיה).
2. היפרדות רשתית קודמת בעין אחת.
3. היפרדות רשתית אצל בן משפחה (נטייה גנטית).
4. ניתוח קודם בעין (כמו קטרקט).
5. חבלה לעין (קהה או חודרת).
6. אירוע של היפרדות הזגוגית (הג'ל שממלא את גלגל העין)-מהרשתית
7. שינויים ניוונים בהיקף הרשתית.
התסמינים של היפרדות רשתית:
– הבזקי אור.
– וילון שחור ההולך וגדל שמכסה את שדה הראייה.
– ירידה בראייה.
מניעה:
אבחון מוקדם של הפרדות רשתית משפר את סיכויי הראייה בהמשך. לכן, מומלץ כי חולים הסובלים מקוצר ראיה מעל 6 דיופטר, ייבדקו ע"י רופא עיניים לפחות פעם בשנה.
בנוסף, חולה צריך להיבדק אם מופיעים אצלו אחד או יותר מהסימנים שהוזכרו לעיל. כן יש לפנות לבדיקה עם הופעה של נקודות שחורות הזזות בתוך העין. יתכן שזה ביטוי ראשון לקרע ברשתית שניתן לטפל בו לפני שיגרום להפרדות רשתית. לפיכך, יש לפנות לבדיקת רופא עיניים בהקדם.
אבחון היפרדות רשתית:
אבחון היפרדות רשתית מתבצע ע"י רופא העיניים. נדרשת הרחבת האישונים ובדיקת הרשתית בעזרת מכשירים שונים. לעיתים, יש צורך בעדשת מגע ייחודית עם מראות על מנת לאבחן אותה ישנם מקרים של דימום בזגוגית (מסיבות שונות) שמתלווה להיפרדות רשתית, ואז יש לבצע בדיקת US של העין עקב חוסר היכולת לראות את הרשתית דרך הדימום.
טיפול:
כשמופיע קרע ברשתית ניתן לטפל בו וכך למנוע את התפתחות היפרדות הרשתית. הטיפול כולל מתן כוויות עדינות סביב הקרע באמצעות קרן לייזר. לאחר 2-1 שבועות, נוצרת צלקת סביב הקרע אשר מונעת מהרשתית להיפרד. לעיתים ההיפרדות מאובחנת כבר בבדיקתו הראשונה של החולה. אז לא יעזור רק טיפול בלייזר ויהיה צורך לבצע ניתוח לתיקון הפרדות הרשתית.
ישנן כמה אפשרויות ניתוחיות:
1) הזרקת גז לתוך העין אשר לוחץ על אזור הקרע וסוגר אותו. בנוסף, עושה המנתח טיפול סביב הקרע באמצעות לייזר או הקפאה שגורמת לצלקת סביב הקרע ולהדבקת שוליו לרקמה שמתחת לרשתית.
2) ניתוח חיגור: מטפלים בקרע על ידי הקפאה שבהמשך יוצרת תהליך צלקתי. בנוסף תופרים רצועת סיליקון חיצונית מסביב לגלגל העין. הרצועה לוחצת פנימה את דופן העין כדי לקרבה לרשתית המופרדת.
3) ניקוי הזגוגית (ויטרקטומיה): מוציאים את ג'ל הזגוגית מהעין וכך מטפלים ברקמה אשר מפריעה להצמדת הרשתית. במהלך הניתוח מצמידים את הרשתית בעזרת נוזלים כבדים ו/או אויר הדוחקים את הרשתית המופרדת חזרה למקומה. לאחר הצמדת הרשתית מבצעים טיפול לייזר סביב הקרע וממלאים את חלל הזגוגית בגז מיוחד ולעיתים בשמן סיליקון. המנתח בוחר את סוג הניתוח המתאים לכל חולה בהתחשב בגורמים שונים.
כל החומרים המשמשים את המנתח במהלך הניתוח מסולקים מהעין. חלקם תוך כדי הניתוח וחלקם (למשל אויר או גז) נספגים בעצמם בפרקי זמן משתנים בין כמה ימים ועד כמה שבועות. אם המנתח בחר להשתמש בשמן סיליקון, יהיה צורך להוציא חומר זה כעבור כמה חודשים בניתוח (קצר) נוסף.
תוצאות ניתוחיות:
במרבית המקרים מוחזרת הרשתית למקומה כבר בניתוח הראשון אך לעיתים יש צורך ביותר מניתוח אחד ע"מ להשיג מטרה זו. לאחר שהרשתית הוחזרה למקומה והעין התאוששה והחומרים השונים הוצאו ממנה, תשתפר הראיה במרבית המקרים. החזרת הרשתית למקומה וסגירת הקרעים שגרמו למחלה הינם תנאי הכרחי לשיפור בראיה.
עם זאת, ישנם מצבים בהם גם לאחר הצמדה מוצלחת של הרשתית המופרדת- משתפרת הראיה רק באופן חלקי, או, שנותרות הפרעות שונות בראיה.
הדבר נובע מכך שלרקמת הרשתית העדינה עלול להיגרם נזק בלתי הפיך במהלך התקופה בה היתה הרשתית מופרדת כך שתפקודה נותר לקוי למרות שהרשתית הוחזרה למקומה.
לסיכום: הפרדות רשתית הינה מחלה היכולה לגרום לעיוורון אם אינה מאובחנת ומטופלת בזמן. מניעה של מחלה קשה זו מבוססת בעיקר על מודעות ופניה מהירה לרופא בעת הצורך ובנוסף על בדיקות עיניים תקופתיות בעיקר בקבוצות הסיכון. שיטות הטיפולים הנהוגות היום מאפשרות טיפול יעיל ואיכותי ברוב רובם של המקרים.
לייעוץ עם ד"ר ירון לנג וקביעת תור מלאו פרטים בטופס
מרפאה פרטית
לקביעת תורים:
054-4449050
טלפון: 04-8877121
בנין לב העסקים, רח ירושלים 23, עפולה
אתר זה משתמש בשירותי רכיב ההנגשה לאתרי אינטרנט, למשתמשים עם מגבלות בשם WP Accessibility Helper PRO.
רכיב ההנגשה של WP Accessibility Helper PRO מאפשר לאתר להשתמש ברכיבי הנגשה אשר עוזרים לאתר לעמוד בתקן WCAG 2.0 ברמה AA שנערך ע"י הארגון הבינלאומי W3C, ולקיים את הנדרש בהתייחס לסעיף האינטרנט בתקנות הנגישות לשירות.
אנו רואים חשיבות רבה ליצירת סביבה מקוונת המאפשרת גישה לאתרי אינטרנט שונים לאנשים בעלי מוגבלויות. הנך יכול לתאם את הגדרות הצפייה באתר כדי לעמוד בצרכים האישיים וכתוצאה מכך לשפר את החוויה המקוונת שלך. לדוגמא, אתה יכול להתאים את הגדרות הצבע ולהגדיל את התצוגה באתר. אנו ממליצים שהדפדפנים שלך יהיו עדכניים. בדרך כלל דפדפנים חדישים מספקים יותר אופציות תצוגה ולך התכנים יהיו נגישים יותר. במידה ואתה חווה קשיי נגישות לתוכן כלשהו או לתפקודיות באתר שלנו, אנא צור עמנו קשר באמצעות הדוא"ל: [email protected]. אנו תמיד פתוחים לבצע שיפורים כדי שנוכל לספק לכם את החוויה המקוונת הטובה ביותר.